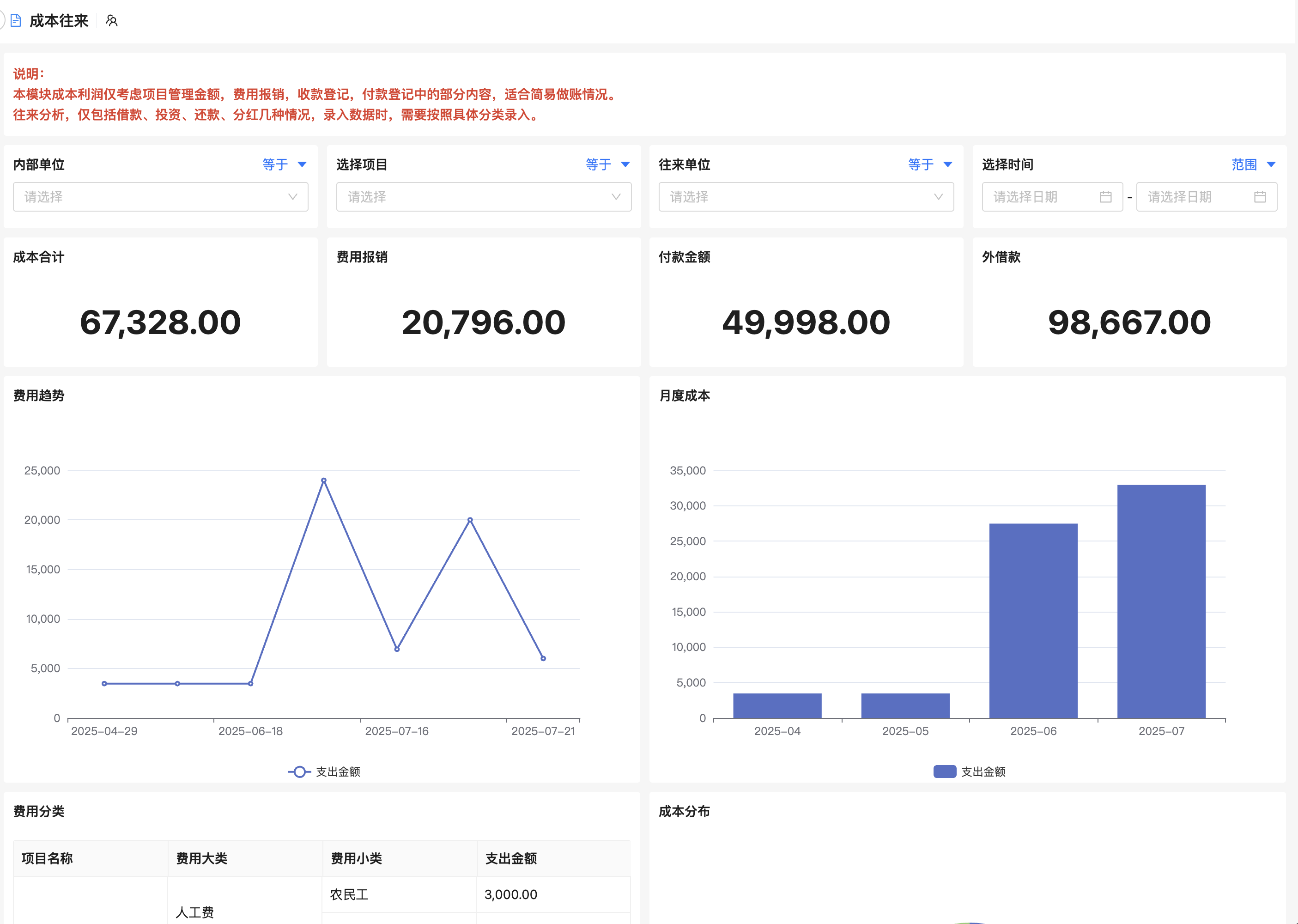
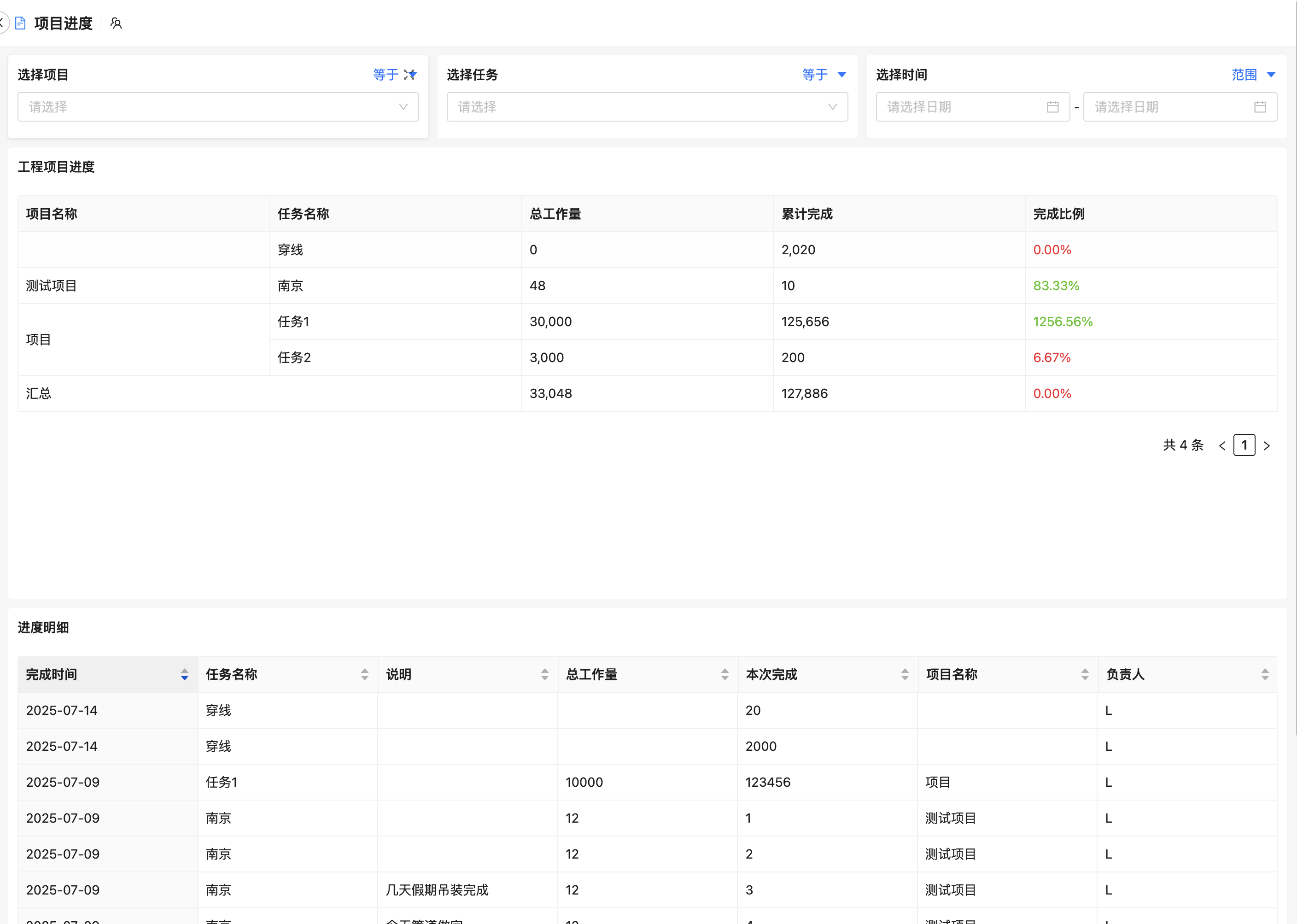
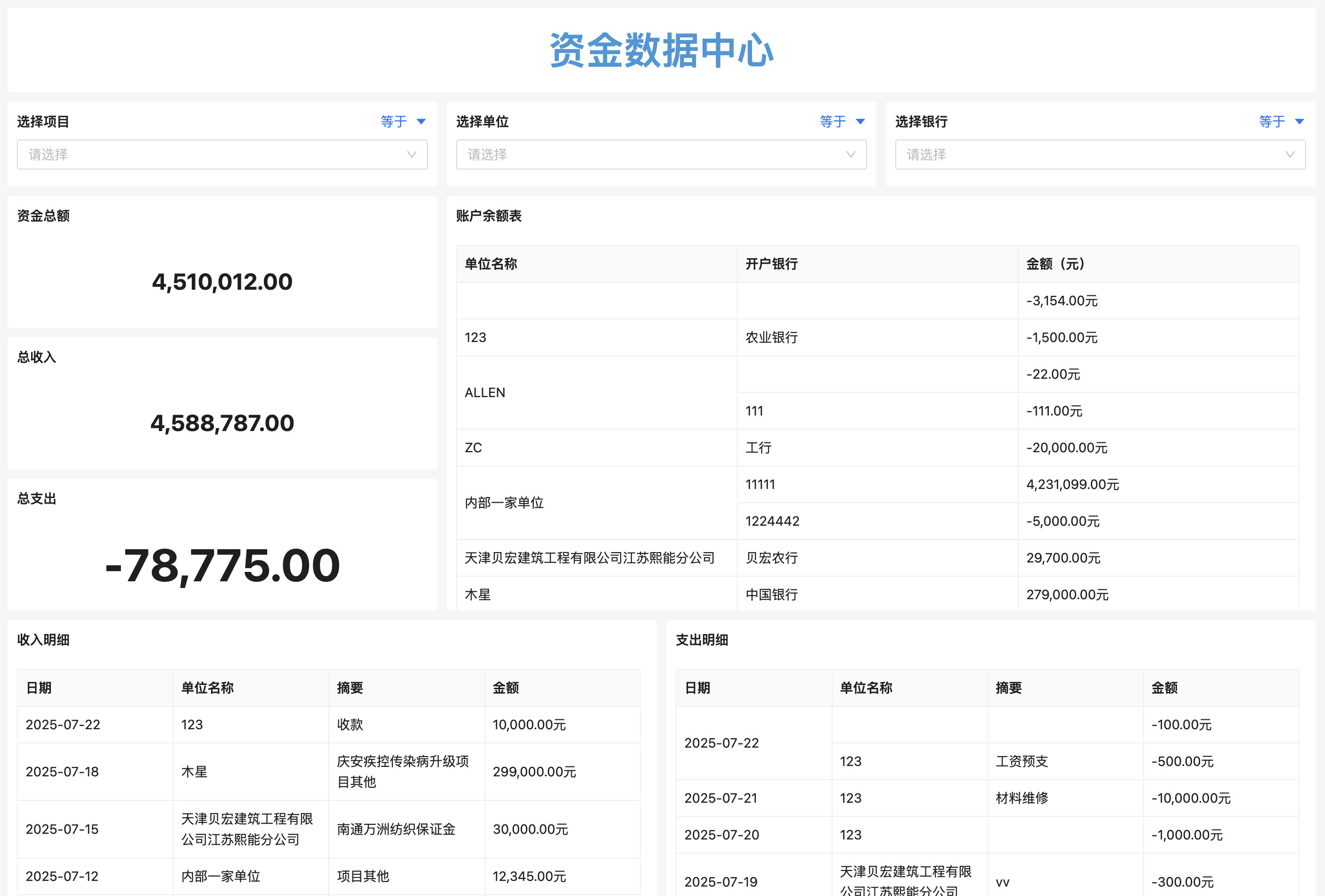
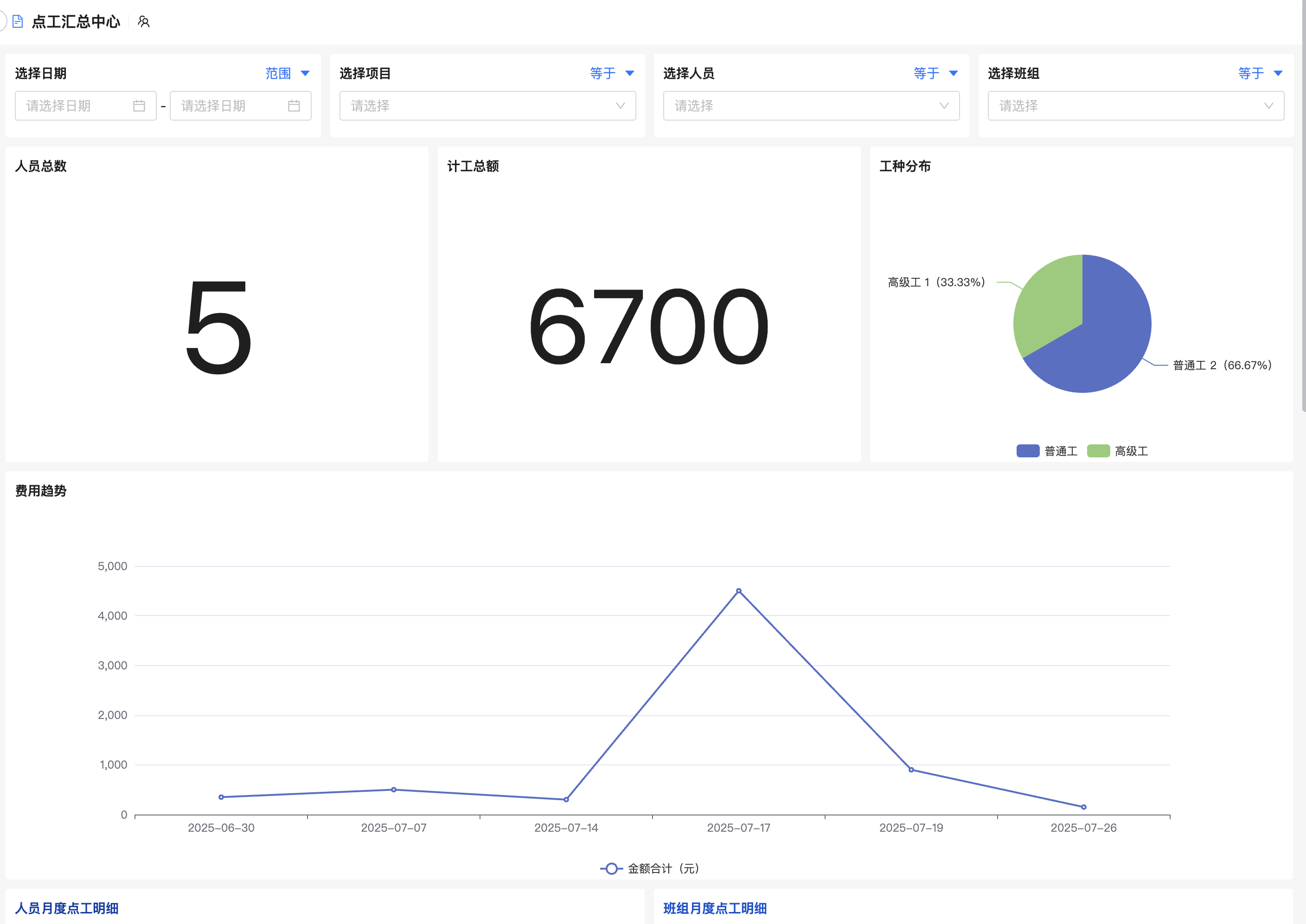
系统工程管理和医学如何深度融合以提升医疗质量与效率
在当今复杂多变的医疗环境中,传统单一学科视角已难以应对日益增长的健康需求和资源约束。系统工程管理作为一种跨学科的科学方法论,正逐步成为推动医学领域变革的重要力量。它通过整合流程优化、数据分析、资源配置和风险管理等手段,为医院运营、疾病防控、临床决策和患者体验提供系统性解决方案。
一、系统工程管理的核心理念及其在医学中的价值
系统工程管理强调从整体出发,将复杂问题分解为可操作的子系统,并通过建模、仿真、评估和迭代优化实现最优解。这一方法论在医学中具有天然契合度:
- 整体性思维:医疗是一个由医生、护士、设备、药品、信息系统和患者组成的复杂系统,任何局部改进都可能影响全局。系统工程帮助识别关键节点与瓶颈,避免“头痛医头”的碎片化治疗。
- 数据驱动决策:现代医学产生海量数据(电子病历、影像、基因组学),系统工程利用大数据分析、机器学习和预测模型,辅助临床决策,如早期预警、个性化用药和风险分层。
- 流程再造与精益管理:医院门诊、手术室、急诊科、药房等环节存在大量冗余流程。系统工程通过价值流图、六西格玛等工具进行流程重构,显著缩短等待时间、减少差错率。
二、系统工程管理在医疗实践中的典型应用场景
1. 医院运营管理优化
以某三甲医院为例,该院引入系统工程方法对门诊流程进行改造。通过建立患者流动仿真模型,发现挂号窗口效率低下是主要瓶颈。随后实施“智能分诊+自助挂号”组合策略,使平均候诊时间从45分钟降至18分钟,满意度提升37%。这体现了系统工程对资源配置的精准把控能力。
2. 疾病预防与公共卫生干预
新冠疫情暴露出公共卫生体系在响应速度和资源调配上的不足。系统工程专家联合流行病学家构建了传染病传播动力学模型,结合地理信息系统(GIS)和人口流动数据,预测疫情扩散路径,指导隔离政策制定。这种跨学科协作极大提升了政府应急响应的科学性和时效性。
3. 临床路径标准化与质量控制
慢性病管理如糖尿病、高血压长期面临依从性差、并发症高发的问题。系统工程团队设计了一套基于循证医学的标准化临床路径,并嵌入电子健康记录(EHR)系统。通过自动提醒、风险评分和随访计划,使患者达标率提高25%,住院率下降18%。
4. 医疗器械与信息系统的集成优化
随着AI辅助诊断、远程监护、机器人手术等新技术广泛应用,如何确保不同系统间的无缝协同成为挑战。系统工程采用接口标准化(如HL7/FHIR协议)、服务导向架构(SOA)和微服务设计,构建统一平台,提升诊疗效率与安全性。
三、融合路径:从理论到实践的关键步骤
要实现系统工程管理与医学的深度结合,需遵循以下五个阶段:
- 需求识别与问题定义:明确目标(如降低术后感染率或提高急诊分流准确率),界定边界条件(如预算、人力、技术限制)。
- 系统建模与仿真:使用SysML、AnyLogic或MATLAB/Simulink等工具建立数学模型,模拟现实场景下的运行状态。
- 数据采集与验证:收集真实世界数据(RWD),包括电子病历、IoT设备、患者反馈,用于校准模型参数。
- 方案设计与试点实施:选择小范围科室或区域开展试点,评估效果并调整策略。
- 规模化推广与持续改进:形成标准化操作手册,纳入医院绩效考核体系,建立闭环反馈机制。
四、面临的挑战与未来方向
尽管前景广阔,但两者的融合仍面临多重障碍:
- 学科壁垒:医学人员偏重经验判断,工程师倾向量化分析,双方沟通成本高。
- 数据孤岛与隐私保护:医院内部系统割裂,数据标准不统一;同时需遵守GDPR、HIPAA等法规。
- 组织文化阻力:改革往往触动既有利益结构,如医生对自动化决策的抵触心理。
未来趋势包括:
- 人工智能与系统工程深度融合:利用生成式AI快速生成多种干预方案,供医生选择。
- 数字孪生技术应用于医院管理:创建虚拟医院镜像,实时监控运行状态,提前预警潜在风险。
- 跨机构协同治理:建立区域医疗联盟,共享资源池与知识库,实现更高效的分级诊疗。
五、结语:迈向智慧医疗的新范式
系统工程管理不仅是工具箱,更是思维方式的革新。当它与医学深度融合时,我们不再仅仅“治病”,而是“管理健康”。从个体诊疗到群体健康管理,从被动响应到主动预防,系统工程正在重塑医疗服务的本质——让每一个决策都更有依据,每一次干预都更具价值。